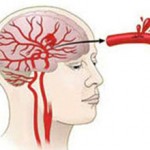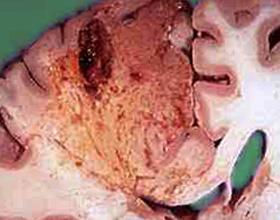
Ишемический инсульт (более правильное название – инфаркт головного мозга) – острое нарушение кровообращения в каком-либо участке головного мозга, сопровождающееся развитием специфической неврологической симптоматики.
К несчастью, инсульт сейчас очень «помолодел», потому данный недуг может встретиться как у 70-летнего, так и у 40-летнего.
Клинические признаки инфаркта мозга
- Общие проявления – резкая слабость, головная боль, головокружение, рвота, не приносящая облегчение.
- Локальная симптоматика (зависит от того, в бассейне какой артерии произошла «катастрофа») – человек не может улыбнуться (неуправляемая мимика), речь становится нечленораздельной и медленной, невозможно управлять жевательными мышцами (пища вываливается изо рта), теряется контроль над мочеиспусканием, невозможно пошевелить рукой/ногой или двигаться вообще (параличи).
Основные причины ишемического инсульта
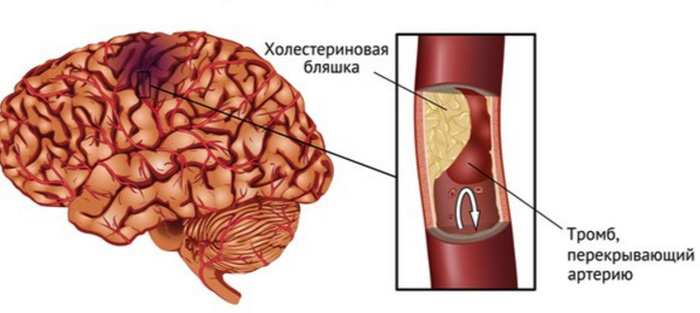
Тромбоз – самая частая причина (примерно 85% случаев). Связано это с атеросклерозом мозговых артерий. Бляшки годами растут во внутренней оболочке артерий, повреждая ее.
Постепенно сужается просвет и замедляется кровоток по сосуду. К месту повреждения стенки артерии мигрируют тромбоциты, а особые вещества (цитокины) активируют факторы свертывания на данном участке. Получается двойное повреждение: атеросклероз нарушает анатомическую целостность и функциональность сосудистой стенки, на которую «садится» тромб.
Эмболия (тромбоэмболия) – примерно 10% всех случаев:
- Впоследствии тромбофлебита глубоких вен нижних конечностей тромбы мигрируют вверх по кровотоку, попадая в мозг;
- Вследствие хронически текущего эндокардита происходит «откалывание» наростов с клапанов и их миграция по кровеносной системе в головной мозг.
- Метастазы, гематогенным путем попадающие в мозг, тоже нередко становятся причиной инсульта.
- Сделанные с нарушениями медицинские манипуляции (неправильно поставленный венозный катетер, передозировка веществ, увеличивающих свертываемость и вязкость крови и др.).
- Спазм – в изолированном виде достаточно редкий случай (всего 5%). Он заключается в резком и внезапном повышении тонуса мозговых артерий (артерии) с перекрытием их просвета и, следовательно, с лишением определенного участка мозга кровоснабжения. Гипертонус сосудов связан с преобладанием симпатического компонента вегетативной нервной системы или лабильностью вегетативных реакции. Это, как правило, врожденные особенности организма.
Последствия инфаркта мозга
- Неврологический дефицит (в зависимости от того, какой участок мозга поражен) – нарушения речи, слуха, мимики, потеря чувствительности и т.д.
- Параличи и парезы – полная или частичная потеря функциональности конечности (-ей).
- Общемозговая симптоматика в виде частых головных болей, «мушек» перед глазами, а иногда головокружений и даже обмороков.
Диагностика
- Клиническая картина и неврологический осмотр. На этом этапе ставится 80% диагнозов «инсульт». Остальные методы нужны лишь для подтверждения или при неспецифических проявлениях.
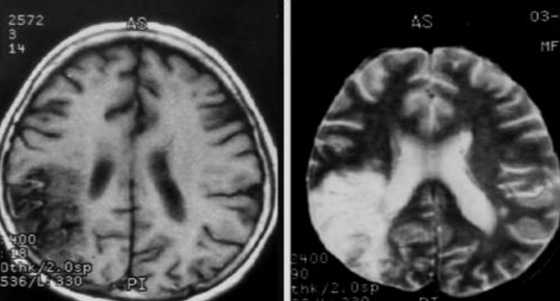
- Ишемизированные (некротизированные) участки мозга прекрасно визуализируются на МРТ. От них идет менее интенсивная подача сигнала. Также граница коркового и мозгового вещества при инсульте сглаживается.
С помощью МРТ с контрастированием можно определить степень нарушения перфузии тканей, а также уточнить площадь поражения.
Лечение
Первое – госпитализация в неврологическое отделение и полный покой.
Второе – внутривенно вводятся:
- Препараты магния и нейротропные витамины (группы В).
- Ангиопротекторы (Актовегин, Пироцетам).
- Вещества, улучшающие трофику тканей (Рибоксин).
- Детоксиканты и антиоксиданты (физиологический раствор, глюкоза, витамин С).
- В последующем для восстановительного лечения и снижения последствий ишемии в комплексной терапии можно применять нейропротекторы – Мексикор и Ноопепт.
Третье – снижение вязкости крови и коррекция уровня АД: ТромбоАСС, Аспирин, Эналаприл, Нитропруссид, Амлодипин.
Прогнозы
Нужно помнить: чем раньше начато лечение, тем больше выживаемость и благоприятнее прогноз с точки зрения степени неврологического дефицита!
Если проводить экстренную терапию в течение первых часов от манифестации клинических проявлений, то можно если не уменьшить, то хотя бы остановить увеличение участка некроза. А потому – уменьшить тяжесть состояния и отдаленных последствий.
Перспективность тромболизиса при острой ишемии головного мозга
Тромболизис – процедура растворения тромба. Проводится только в реанимации под строгим контролем жизненных функций организма. Альтеплаза (она же – Актилизе) – это синтезированный из клеток меланомы человека препарат, активатор плазминогена II поколения. Плазминоген – белок, который препятствует тромбообразованию и устраняет тромб, запуская растворение фибрина.
Показания для тромболизиса:
- 100%-ый верифицированный и подтвержденный методами нейровизуализации диагноз ишемического инсульта. Методов нейровизуализации много, но основные и часто применяемые в неврологической практике – КТ (более дешево и быстро) и МРТ (более точно).
- Время, прошедшее с начала эпизода ишемии составляет не более 4-х часов.
- Возраст человека не менее 18 и не более 80-ти лет.
Абсолютные противопоказания для тромболизиса
- После начала первых симптомов инсульта прошло более 4,5 часов или время начала клинических проявлений не известно;
- Любое кровоизлияние в головном мозгу!
- Показатели АД выше 185/110 мм рт ст.
- Болезни свертывания крови (в т.ч. тромбоцитопении).
- Гиперчувствительность к Альтеплазе.
- Желудочно-кишечные, маточные, легочные и другие кровотечения за последние 3 недели в анамнезе.
- Тяжелые болезни печени (цирроз с варикозным расширением пищеводных вен, активный гепатит).
- Пороки развития сосудов (аневризмы, артериовенозные мальформации).
- Острый панкреатит.
- Бактериальные эндо- или миокардиты.
- Тяжелые черепно-мозговые травмы с кровоизлияниями под оболочки мозга в прошлом.