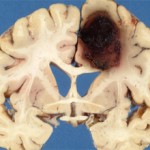
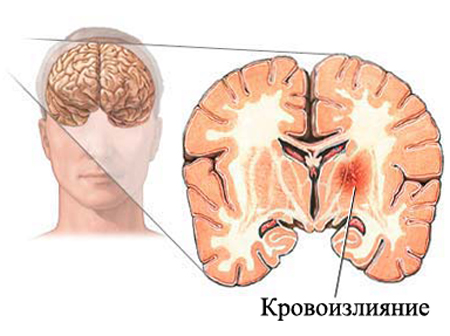
Внутримозговое кровоизлияние – это патологическое состояние, характеризующееся излитием крови в различные структуры головного мозга вследствие разрыва мелкого или крупного сосуда (артерии, реже – вены).
Отсюда происходит деление кровоизлияний в головной мозг по локализации: полостные (кровь попадает в желудочки мозга, чаще – в боковые), под оболочки головного мозга (мягкую и твердую), непосредственно в ткань головного мозга (корковые кровоизлияния и подкорковые, в мозжечок или в ствол).
Кровоизлияния под оболочки мозга (особенно под мягкую – субарахноидальные) часто бывают разлитыми, т.е. распространяющимися над несколькими долями головного мозга.
Этиология (причины)
- Около 80% кровоизлияний в головной мозг происходят из-за разрыва сосуда(-ов) на фоне или вследствие проявлений артериальной гипертензии (в частности, гипертонической болезни). А если повышенное артериальное давление сопровождается цереброваскулярными болезнями – атеросклероз сосудов головного мозга, транзиторные ишемические атаки и т.д. – риск для сосудистой стенки быть порванной увеличивается ещё на 50%.
- Примерно 5% разрывов мозговых сосудов наступают вследствие врожденных или приобретенных патологий сосудистой стенки: аневризмы (выпячивания в виде «мешка» — могут сопровождать человека с рождения или образовываться как осложнения цереброваскулярных заболеваний), снижение эластичности сосудистой стенки (врожденный недостаток коллагена и эластина), мальформации (анатомически неправильно соединенные артерии и вены, их патологические переплетения).
- Ориентировочно (в клинической практике) 10% мозговых кровоизлияний являются травматическими.
Характерные их особенности:
- Односторонние (чаще — справа или слева).
- Помимо излития в вещество мозга почти всегда кровь скапливается и под оболочками головного мозга. Это обусловлено механизмом удара, распространяющего действие снаружи вглубь.
- Очаговые кровоизлияния в коре, при массивных повреждениях – очаги размозжения коры.
- Как правило, сопровождаются переломами черепа (хотя бы линейными и неполными), открытой раной головы и кровоизлиянием в кожно-мышечный лоскут.
Оставшиеся 5% кровоизлияний равномерно распределяются между следующими причинами:
- Избыточное применение антикоагулянтов.
- Разрыв стенки артерии вследствие прорастания опухоли мозга.
- Заболевания и нарушения в свертывающей системы крови (в т.ч. – в результате цирроза печени).
- Наркомания.
- Прогрессирующее утолщение стенок артерия (болезнь Мойя-Мойя).
Клиническая картина
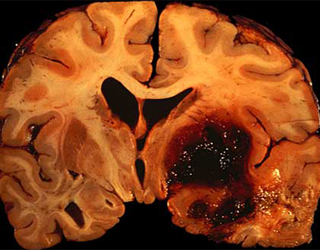 Как правило, развивается быстро и стремительно. Самой первой приходит общемозговая симптоматика: резкая головная боль и/или головокружение, тошнота (иногда с рвотой), угнетение сознания, бред и даже галлюцинации. Далее постепенно присоединяется очаговая симптоматика (в зависимости от пораженного участка головного мозга, отвечающего за ту или иную функцию): невозможность движения в одной или нескольких конечностях, потеря чувствительности, нарушения речи (человек не может членораздельно воспроизводить звуки), слуха (шум и звон в ушах, вплоть до тугоухости), зрения (черная «пелена» перед глазами).
Как правило, развивается быстро и стремительно. Самой первой приходит общемозговая симптоматика: резкая головная боль и/или головокружение, тошнота (иногда с рвотой), угнетение сознания, бред и даже галлюцинации. Далее постепенно присоединяется очаговая симптоматика (в зависимости от пораженного участка головного мозга, отвечающего за ту или иную функцию): невозможность движения в одной или нескольких конечностях, потеря чувствительности, нарушения речи (человек не может членораздельно воспроизводить звуки), слуха (шум и звон в ушах, вплоть до тугоухости), зрения (черная «пелена» перед глазами).
Излитие крови в желудочки мозга в связи с раздражением огромного количества рецепторов и сопровождающим его неизбежным повышением внутричерепного давления способствует развитию ярко и тяжело выраженной симптоматики: разные формы угнетения сознания, судорожный синдром, гипертермия и т.д. Если своевременно не оказать помощь в этом случае, может развиться отек с последующей дислокацией головного мозга, вклинение ствола головного мозга в большое затылочное отверстие и смерть.
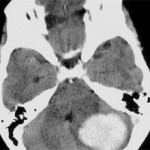
Основные методы диагностики кровоизлияний
Первое – осмотр невролога. Врач определяет и фиксирует симптоматику, ставит предварительный диагноз.
Второе и основное – визуализация на КТ или МРТ. Снимки показывают локализацию, распространенность и глубину кровоизлияний.
Лечение и снижение неблагоприятных последствий от внутримозговых кровоизлияний:
- Обязательная госпитализация!
- Контроль АД (снижение повышенного давления и поддержание его на постоянном уровне).
- Поддержание дыхательных функций – оксигенация, при необходимости – перевод на искусственную вентиляцию легких.
- Корректировка биохимических показателей крови, детоксикация: внутривенное введение глюкозы, препаратов магния и калия, физиологического раствора, мочегонные (в основном, Фуросемид, он же – Лазикс).
- Снижение вероятности отека головного мозга: глюкокортикостеройды дексаметазонового ряда – внутривенно капельно.
- При бурной общей симптоматике применяются седативные средства– Диазепам, Тиопентал.
- Для борьбы с гипертермией эффективны Напроксен, Диклофенак и Парацетамол.